Оглавление:
ортопедия / справочник по ортопедии / хирургия стопы / плоскостопие
 Плоскостопие
Плоскостопие
«Плоскостопие (pes planus; синоним — плоская стопа) — деформация стопы, характеризующаяся уплощением ее сводов. Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному плоскостопию. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие с пронацией стопы — так называемая плосковальгусная стопа.
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей и других неблагоприятных влияний (статическое плоскостопие). Рахитическое плоскостопие развивается в результате ослабления мышечно-связочного аппарата и остеомаляции под влиянием нагрузки. Лечение консервативное — витамины, лечебная гимнастика, массаж, ортопедические стельки, ортопедическая обувь. Паралитическое плоскостопие является следствием вялого пареза или паралича мышц, поддерживающих свод стопы — одной или обеих (передней и задней) большеберцовых мышц. Наиболее часто этот тип плоскостопия встречается после перенесенного полиомиелита, реже в результате повреждения большеберцового нерва. Лечение включает назначение ортопедической обуви, физио- и бальнеопроцедуры, массаж. У детей при нефиксированной деформации возможна операция пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы. Для стабилизации пятки выполняют подтаранный артродез, в тяжелых случаях — клиновидную резекцию стопы, трехсуставной артродез. Посттравматическое плоскостопие развивается в результате неправильного сращения переломов лодыжек, костей предплюсны и плюсны, повреждения связочного аппарата стопы. Лечение зависит от выраженности деформации. При небольшой степени уплощения сводов стопы назначают ортопедические стельки, ортопедическую обувь, ЛФК и физиотерапию. При безуспешности консервативных мероприятий показана операция, характер которой также зависит от степени и типа деформации.
Наиболее часто встречается статическое плоскостопие, как продольное и поперечное, так и их комбинации. Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития. К ранним симптомам продольного плоскостопия относится повышенная утомляемость ног, периодические боли в области продольного свода стопы, в голенях, которые возникают при ходьбе и в конце дня. Под действием нагрузки (в положении стоя) продольный свод стопы опускается. С увеличением степени плоскостопия боли усиливаются, становятся постоянными, походка теряет эластичность. При выраженном плоскостопии продольный свод стопы не определяется, она постепенно принимает вальгусное положение, движения в ее суставах ограничиваются.
Поперечное плоскостопие характеризуется распластанностью переднего отдела стоп за счет расхождения плюсневых костей, в результате появляются боли и омозолелость на подошвенной поверхности под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, отклонение I пальца стопы наружу (hallux valgus) и молоткообразная деформация других ее пальцев.
Диагноз ставят на основании осмотра, данных рентгенографии с рентгенометрией, плантографии, подометрии или подографии.
При продольном плоскостопии I степени или слабовыраженном плоскостопии больных беспокоят усталость в нижних конечностях и боли в стопах при нагрузках. Опускание продольного свода происходит главным образом при нагрузке. Стопа внешне не деформирована, походка может терять упругость. Затруднений в подборе обуви нет. На плантограмме закрашенная часть распространяется на 1/3 подсводного пространства. На профильной рентгенограмме стоп, произведенной стоя, угол наклона пяточной кости составляет 11—15°, а таранный угол увеличивается до 100°.
При II степени продольного плоскостопия (умеренно выраженное плоскостопие) боли интенсивнее и носят более постоянный характер, их отмечают не только в стопах, но и в голенях. Понижение продольного свода определяют уже и без нагрузки, но стоя оно более выражено. Походка теряет упругость и плавность. Подбор обуви несколько затруднен. На плантограмме закрашенная часть распространяется на 2/3 подсводного пространства. На профильной рентгенограмме стоп угол наклона пяточной кости уменьшается до 6—10°, таранный угол увеличивается до 110°.
При III степени плоскостопия (резко выраженное продольное плоскостопие) имеются жалобы на постоянные боли в стопах, голенях, а также в пояснице, значительно усиливающиеся после нагрузки. Клинически продольный свод стопы не определяется. Пятка округлой формы, контуры ахиллова (пяточного) сухожилия сглажены. Ходьба затруднена. Постепенно нарастает тугоподвижность в суставах стоп и голеностопных суставах. Возможно появление отека стоп и области голеностопных суставов. Подбор обуви затруднен, а иногда и невозможен. На плантограмме закрашенная часть распространяется на все подсводное пространство. На профильной рентгенограмме угол наклона пяточной кости от 5 до 0°. Таранный угол доходит до 125°.
Деформация стоп при любой степени продольного плоскостопия может быть не фиксированной, если возможна пассивная коррекция, и фиксированной, если она невозможна. Кроме того, продольное плоскостопие может сочетаться с вальгусным отклонением заднего отдела или всей стопы, с приведением или отведением переднего ее отдела, а очень редко даже с варусным отклонением заднего отдела или всей стопы. Опускание продольного свода может происходить не только за счет средней части так называемого подсводного пространства, но и за счет главным образом переднего, заднего или обоих отделов стопы. Продольное плоскостопие может сочетаться с любой степенью поперечного плоскостопия.
При I степени поперечного плоскостопия (слабо выраженное плоскостопие) отмечают повышенную утомляемость нижних конечностей после длительной ходьбы или стояния. Возможны периодические боли в переднем отделе стопы. Распластывается передний отдел стоп за счет отклонения I плюсневой кости медиально или V плюсневой кости латерально или веерообразного расхождения всех плюсневых костей. Кожа под головками II, III, IV плюсневых костей грубеет. Отмечают некоторое увеличение медиального края головки I плюсневой кости, огрубение и частое воспаление кожи в этой области. На тыльной поверхности переднего отдела стопы контурируются сухожилия разгибателей пальцев. На плантограмме и рентгенограмме стоп, произведенной в фасной проекции, определяется отклонение I пальца кнаружи до 29°.
При II степени поперечного плоскостопия (умеренно выраженное плоскостопие) при нагрузке появляется боль под головками средних плюсневых костей, чувство жжения, а также боли в области головки I плюсневой кости по медиальному ее краю, в положении стоя, особенно в обуви. Поперечная распластанность становится значительной либо за счет веерообразного расхождения всех плюсневых костей, либо отклонения медиально I плюсневой кости или латерально V плюсневой кости. Встречаются также варианты поперечного плоскостопия, при котором нормально расположены плюсневые кости, а головки средних плюсневых костей опущены в подошвенную сторону. В этом случае под головками II, III, IV плюсневых костей определяют омозолелость кожи. Головка I плюсневой кости увеличена за счет костно-хрящевых разрастаний по медиальному ее краю, отмечается омозолелость кожи, возможно воспаление подкожных синовиальных сумок (бурсит). Сухожилия разгибателей пальцев на тыле стопы натянуты. Часто развивается молоткообразная деформация II, III, IV пальцев с омозолелостью кожи на межфаланговых суставах, деформация пассивно устраняется. На плантограмме и рентгенограмме определяют отклонение I пальца кнаружи до 39°
При III степени поперечного плоскостопия (резко выраженное плоскостопие) при нагрузке отмечают сильные и постоянные боли под головками плюсневых костей, боли в области деформированных головок первых и возможно пятых плюсневых костей в положении стоя. Резко выражена распластанность переднего отдела стоп. Под головками средних плюсневых костей формируются значительные натоптыши. Головка I плюсневой кости деформируется и выступает медиально, I палец значительно отклонен кнаружи, иногда он находится в положении вывиха (в плюснефаланговом суставе). Часто рецидивируют бурситы в области головок первых плюсневых костей. Сухожилия разгибателей пальцев как и при II степени плоскостопия, сильно натянуты, II, III, IV пальцы молоткообразно деформированы, но деформация уже пассивно не устраняется. Формируются вывихи пальцев. Обычно также наблюдаются болезненные мозоли и бурситы на межфаланговых суставах. На рентгенограмме и плантограмме первые пальцы отклонены кнаружи более чем на 40°.
Поперечное плоскостопие любой степени, также как и продольное плоскостопие, может быть нефиксированным, если при сжатии плюсневых костей в поперечном направлении они легко сближаются, и фиксированным или жестким, если это невозможно.
Следует помнить, что встречается поперечное и продольное плоскостопие со значительным нарушением формы стопы, которое не сопровождается жалобами на боли и нарушение функции стоп.
Лечение плоскостопия, в основном, консервативное. Оно направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп — лечебная гимнастика, массаж, ножные ванны, физиотерапия, ортопедические стельки, ортопедическая обувь, корригирующие ортезы (резиновые манжеты с валиком со стороны подошвы, защитники для головки I плюсневой кости. П-образные прокладки из поролона при молоткообразных пальцах). Если консервативное лечение не эффективно и деформация прогрессирует, то показана операция.
С целью правильного формирования сводов стоп в детском возрасте необходимо выполнять специальные упражнения, направленные на укрепление мышц и суставно-связочного аппарата стоп, рекомендуют ходьбу босиком по неровной почве, по песку для естественной тренировки мышц голени, активно поддерживающих свод стопы (так называемый рефлекс щажения).
При начальных степенях плоскостопия необходимо подбирать рациональную обувь, уменьшать нагрузку на стопы при стоянии и ходьбе, применять массаж и лечебную гимнастику. Кроме того, назначают супинаторы и индивидуально изготовляемую ортопедическую обувь.
Лечебную физкультуру назначают при всех формах плоскостопия, как одно из средств комплексной терапии, направленной на исправление деформации стоп и закрепление результатов коррекции. Под исправлением деформации стопы понимают уменьшение степени уплощения сводов и пронации пятки. Подбирая для решения этих задач специальные средства ЛФК следует учитывать особенности работы мышц нижних конечностей. Упражнения в начале лечебного курса выполняют из исходных положений сидя и лежа, в которых масса тела не действует на свод стоп. Специальные упражнения чередуют с общеразвивающими для всех мышечных групп. Необходимо добиться восстановления баланса мышц, удерживающих продольный свод стопы в правильном положении, улучшения координации движений.
В основном периоде лечебного курса ведущей задачей является достижение активной коррекции сводов стопы и закрепление ее. Для этого используют упражнения с постепенно увеличивающейся нагрузкой, с сопротивлением, нагрузкой на стопы и с предметами — захват пальцами камешков, шариков, карандашей, мяча, перекладывание их, катание подошвами ног палки, роликов, счет и т.п. Кроме того, используют упражнения в специальных видах ходьбы — на носках, на пятках, на наружной поверхности стоп, с параллельной установкой стоп и др. Для усиления корригирующего эффекта упражнений могут применяться ребристые доски, скошенные поверхности и т.п.
Все специальные упражнения следует проводить в сочетании с упражнениями, направленными на формирование правильной осанки, общеразвивающими упражнениями в соответствии с возрастными особенностями. Благоприятные результаты лечения проявляются в уменьшении или полном исчезновении неприятных ощущений и болей при длительном стоянии и ходьбе, в нормализации походки и установки стоп. Повышению эффективности лечения способствует сочетание применения физических упражнений с массажем и самомассажем нижних конечностей. Коррекция поперечного свода стоп средствами ЛФК невозможна, так как на него мышцы стопы и голени прямого действия не оказывают.
При паралитическом плоскостопии ЛФК направлена на укрепление паретичных мышц, а при оперативном его лечении, например при сухожильно-мышечной пластике, на тренировку новой функции пересаженной мышцы.
Профилактику плоскостопия необходимо начинать с первых лет жизни ребенка. Она должна быть направлена на предупреждение развития плоскостопия или на предупреждение его прогрессирования: профилактические динамические осмотры детей, общеукрепляющий режим, рациональная обувь, лечебная физкультура.» (ММЭ)
www.ortopediya.ru
Явные и скрытые угрозы, или чем опасно плоскостопие 3 степени?
 Постоянные боли в ногах, головная боль, спинальная боль, изменение походки, развитие дегенеративных процессов в крупных суставах нижних конечностей и в поясничном отделе позвоночника. Что общего между этими патологическими состояниями? Причиной всех перечисленных проблем со здоровьем является плоскостопие 3 степени – грубая деформация стопы, сопровождающаяся значительным уплощением продольного и/или поперечного свода.
Постоянные боли в ногах, головная боль, спинальная боль, изменение походки, развитие дегенеративных процессов в крупных суставах нижних конечностей и в поясничном отделе позвоночника. Что общего между этими патологическими состояниями? Причиной всех перечисленных проблем со здоровьем является плоскостопие 3 степени – грубая деформация стопы, сопровождающаяся значительным уплощением продольного и/или поперечного свода.
Мы часто говорим, что первопричиной болезней внутренних органов и суставов является заболевание позвоночника, но редко вспоминаем о том, что встречается и обратная причинно-следственная связь. Дегенеративные процессы в позвоночнике могут быть вторичны по отношению к иной патологии опорно-двигательного аппарата, даже если патологические изменения локализуются в наиболее удаленном от позвоночного столба дистальном отделе конечности – в стопе.
В норме поперечный и продольные своды стопы выполняют амортизационную функцию и защищают вышележащие отделы опорно-двигательной системы от аксиальных перегрузок, которые возникают при статической (когда мы стоим) или динамической (ходьба, бег) физической активности. Плоскостопие 3 степени ведет к стойкой утрате стопой ее рессорных характеристик, в результате чего роль «амортизаторов» приходится примерять не очень приспособленным к этому отделам костной системы: коленям, тазобедренным суставам, межпозвонковым суставам и дискам.
Вследствие аномально высокой аксиальной нагрузки в перечисленных структурах развиваются дегенеративно-дистрофические процессы, в частности, артрозы крупных суставов, межпозвонковые грыжи, деформация позвоночника (усиление поясничного лордоза, сколиоз) и остеохондроз. И если на начальных стадиях плоскостопия компенсаторные возможности организма еще сохранены, то плоскостопие 3 степени характеризуется полным истощением резервов и прогрессирующим разрушением структур опорно-двигательного аппарата.
3 степень плоскостопия: клиника и диагностика
Основной жалобой при плоскостопии 3 степени является боль, которая не имеет четкой локализации. На начальных стадиях недуга пациента беспокоила преимущественно боль в подошве, к которой на второй стадии присоединились боли в икроножных мышцах и коленном суставе. При третьей степени плоскостопия болит и подошва, и колени, и мышцы бедра, и тазобедренный сустав, и поясница. Причем боль носит постоянный характер, практически не купируется отдыхом и ведет к стойкой утрате трудоспособности. Даже минимальная физическая активность провоцирует обострение болевого синдрома.
При осмотре обращает на себя внимание выраженная деформация стопы: свод уплощен, стопа расширена, пальцы деформированы, проксимальный отдел первого пальца отклоняется кнаружи – развивается экзостоз головки 1-й плюсневой кости. Резкая деформация стопы делает практически невозможным использование обычной обуви: человек вынужден приобретать ортопедические изделия, изготовленные по индивидуальному заказу.
Объективными признаками продольного плоскостопия 3 степени является уменьшение высоты свода до 17 и менее миллиметров, а также увеличение угла продольного свода свыше 156 °. Для оценки степени поперечного плоскостопия принято использовать иной антропометрический показатель – угол между первой и второй плюсневыми костями. Если в норме он не превышает 10 °, то при третьей степени плоскостопия увеличивается до 15-20 ° и более.

Плоскостопие 3 степени и армия
Мы не случайно начали материал с разговора о последствиях и осложнениях плоскостопия 3 степени: деформирующий артроз и патология позвоночника являются верными спутниками этого недуга и могут доминировать в клинической картине. Наличие этих осложнений делает призывника негодным для прохождения воинской службы, а потому при диагнозе плоскостопие 3 степени армия молодому человеку не страшна. Единственно, нужно понимать, что степень плоскостопия, равно как и все осложнения основного заболевания, должны быть указаны в клиническом диагнозе (в том числе и стадия артроза коленных и/или тазобедренных суставов). Военный комиссар принимает решение, руководствуясь исключительно диагнозом, а не на основании жалоб, осмотра или анамнеза болезни.
Также освобождаются от призыва молодые люди с плоскостопием 2 степени с признаками 2 стадии артроза крупных суставов нижних конечностей. Клинико-рентгенологическим признаком такого артроза является сужение суставного пространства на 50 % и более, а также наличие краевых разрастаний на суставных поверхностях. Все эти рентгенологические признаки с указанием стадии заболевания обязательно должны быть перечислены в клиническом диагнозе, в противном случае избежать принятия присяги будет крайне проблематично.
osteohondroz-med.ru
Плоскостопие у детей: причины возникновения, лечение и профилактика
Плоскостопие – одно из наиболее часто встречающихся заболеваний костно-связочного аппарата у детей. Это деформация стопы, при которой уплощается ее свод, и плоская подошва соприкасается с полом всей своей поверхностью.
Многие родители воспринимают это заболевание только как косметический дефект или же гарантию непригодности к службе в армии для сыновей. Но эта болезнь требует более пристального внимания и своевременного лечения детей. Несмотря на локальные изменения в костно-опорном аппарате, плоскостопие чревато возникновением последующих заболеваний голеней, коленных суставов, позвоночника и даже внутренних органов.
Как формируется детская стопа?
В норме у всех деток до 2 лет свод стопы отсутствует, то есть отмечается физиологическое плоскостопие . Это связано с тем, что костная ткань у малышей еще недостаточно сформирована, содержит недостаточно минеральных веществ. Слабо развиты также связки и мышцы.
На подошвенной поверхности стопы на месте свода у ребенка в этом возрасте имеется жировая «подушечка». Она-то и выполняет функцию амортизатора (вместо свода стопы), когда дитя начинает ходить.
После достижения ребенком 2-3 лет кости, мышцы и связки становятся более прочными, и с этого возраста примерно до 6 лет длится процесс формирования правильной формы стопы. Поэтому только к 6 годам можно определить, имеется ли плоскостопие у ребенка.
Но в период формирования стопы малыша необходимо ежегодно консультироваться у ортопеда, который может контролировать процесс. Примерно у 3% деток с плоскостопием оно является врожденным пороком развития, что выявляется сразу при рождении. А в остальных случаях плоскостопие приобретенное, оно формируется в процессе развития ребенка.
Свод стопы образуется из костей и связок. Он позволяет распределять массу тела на опору равномерно и обеспечивает амортизацию во время бега и ходьбы. При нормально сформированной стопе имеется всего 3 точки соприкосновения стопы и пола: пятка, «подушечка» у основания большого пальца и наружное ребро стопы (часть стопы от мизинца до пятки).
При плоскостопии свод деформируется, и вся подошвенная поверхность стопы распластывается, прилегает к земле или полу. Центр тяжести тела смещается, что способствует нарушению осанки.
Всем известно, что на подошвенной поверхности стопы имеются биологически активные точки («представительства» различных органов и систем). Постоянное раздражение этих точек при плоскостопии может вызвать различные патологические состояния со стороны мышц, суставов, внутренних органов.
Причины плоскостопия
Единственной причины развития плоскостопия назвать нельзя. Существует достаточно большое количество факторов, способствующих развитию этой патологии.
Факторы, способствующие развитию плоскостопия :
- наследственный фактор: предрасположенность ребенка к данной патологии, если в семье имеются случаи плоскостопия у близких родственников;
- повышенные нагрузки на ноги (повышенная масса тела; занятие штангой у подростков и др.);
- врожденная слабость связочно-мышечного аппарата стопы;
- паралич мышечно-связочного аппарата стопы (вследствие ДЦП или полиомиелита);
- рахит;
- травмы стопы.
- врожденное плоскостопие вследствие генетических нарушений или дисплазии соединительной ткани;
- приобретенное плоскостопие как следствие заболеваний или патологии костно-мышечно-связочного аппарата стопы.
- травматическое;
- паралитическое (у детей с ДЦП);
- рахитическое (вследствие нарушения витаминного и минерального обменов);
- статическое (в результате слабости мышц стопы, независимо от ее причины).
- поперечное (увеличение поперечного размера стопы; наиболее частый вариант в раннем возрасте ребенка);
- продольное (увеличивается продольный размер стопы);
- продольно-поперечное (с увеличением и продольного, и поперечного размеров стопы; у детей встречается крайне редко).
- при ходьбе ребенок «косолапит»: ступни заворачивает внутрь, тогда как стопы должны располагаться у ребенка при ходьбе параллельно;
- ребенок наступает при ходьбе на внутренние края стоп;
- жалобы ребенка на усталость при ходьбе, боль в спине и ногах, отказ от длительной ходьбы; выраженность жалоб с возрастом ребенка нарастает;
- неравномерное стаптывание каблуков обуви (больше с внутренней стороны) у детей после 5 лет.
- лечебная физкультура: комплекс специальных упражнений, подобранных индивидуально каждому ребенку в зависимости от степени имеющихся изменений;
- физиотерапевтические методы: в поликлинике – ионофорез, электрофорез; дома – ванночки с морской солью, отварами трав;
- лечебный массаж;
- мануальная терапия;
- рефлексотерапия;
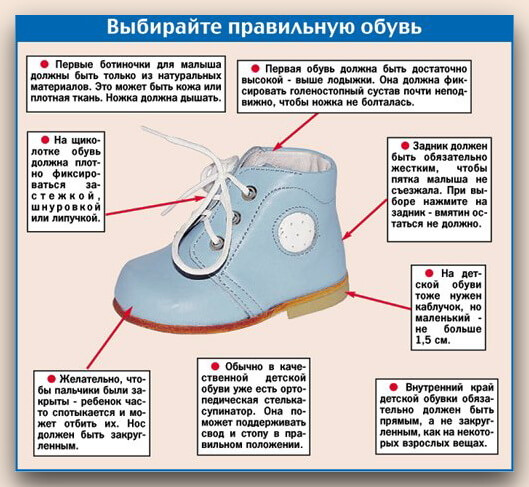
- ношение специальной обуви: подобранной строго по размеру, из натурального материала, с небольшим каблуком и жестким задником; индивидуально подбираются также стельки-супинаторы; обувь и стельки не только помогают скорректировать формирование стопы, но и уменьшают дискомфорт во время ходьбы;
- при необходимости рекомендуется лечение в санатории.
Ученые установили, что у детей, проживающих в городе, плоскостопие развивается в 3 раза чаще, чем у деревенских детей, имеющих возможность и привычку хождения босиком.
Поэтому для правильного формирования стопы рекомендуется хоть изредка давать возможность ребенку ходить босиком по траве, песку, мелкому гравию (гальке). Дома можно тренировать развивающуюся стопу хождением малыша в носках по рассыпанному гороху.
Для правильного формирования стопы имеет значение нагрузка на нее: при малой двигательной активности ребенка вероятность развития плоскостопия выше. Это особенно важно в настоящее время, когда дети с малых лет «привязываются» к компьютеру, телевизору и очень мало времени проводят на улице. В итоге формируется не только плоскостопие, но и нарушение осанки.
Не менее важное значение для профилактики возникновения плоскостопия имеет обувь ребенка: она должна иметь небольшой каблучок (0,5 см), мягкий супинатор и жесткий задник. Ребенок не должен донашивать обувь других детей, так как в разношенной обуви неправильно распределяется нагрузка на стопу. «Неправильной» является не только очень плоская (совсем без каблука) обувь, но и слишком узкая или слишком широкая обувь.
Для предупреждения плоскостопия немаловажно правильное питание ребенка, с достаточным содержанием в продуктах кальция, фосфора, витамина D.
Даже если у малыша правильно сформировалась стопа, то ребенку не гарантировано отсутствие плоскостопия в дальнейшем. В некоторых случаях заболевание не выявляется в дошкольном возрасте и продолжает прогрессировать; выявляют его в подростковом возрасте и даже позже.
Симптомы плоскостопия
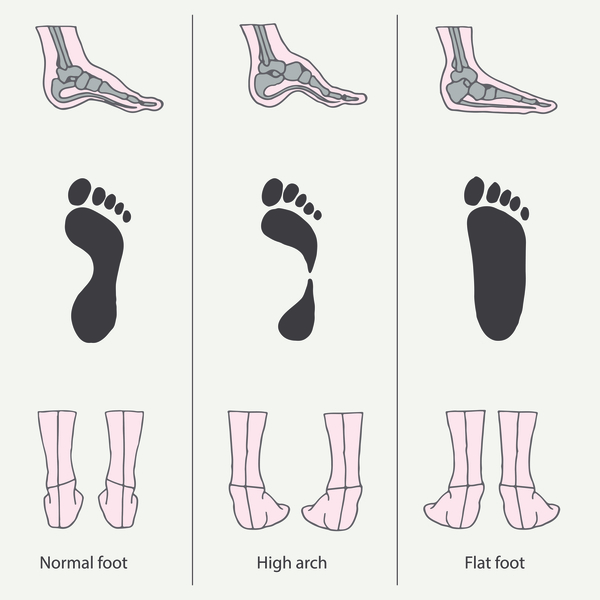
Различают следующие разновидности плоскостопия:
По времени возникновения патологии стопы:
По причине возникновения:
По направлению распластывания:
Родители могут заподозрить развитие плоскостопия у ребенка по таким признакам:
При обнаружении у ребенка любого из этих проявлений следует получить консультацию ортопеда.
Более наглядным является такой тест на плоскостопие: подошвенную поверхность стоп ребенка смазывают краской или маслом и ставят его на лист бумаги (ножки должны быть прямые и сомкнутые). Затем поднимают ребенка и рассматривают отпечатанный рисунок. Если он имеет форму фасоли – свод стопы правильный, если же вся стопа широко отпечаталась, надо обращаться к ортопеду. Тест этот применим только к детям старше 5-6 лет, когда стопа уже сформирована.
Ортопед обычно также использует метод плантографии – изучение отпечатка стоп на листке бумаги после смазывания подошв специальным раствором.
По достижению ребенком 5-летнего возраста необходим обязательный осмотр ортопеда, даже если никаких жалоб нет.
Каковы последствия плоскостопия?
Многие родители ошибочно думают, что плоскостопие не представляет серьезной угрозы здоровью ребенка, и даже не считают его заболеванием. Такие родители не воспринимают всерьез жалобы малыша на усталость и боли в ногах или спине, считают их просто капризами, не считают необходимым показать ребенка ортопеду.
Такое отношение недопустимо, так как оно может привести к несвоевременному лечению и развитию ряда осложнений и последствий плоскостопия.
Стопа выполняет функцию «рессоры» при ходьбе или беге. При плоскостопии амортизации за счет стопы практически нет. Поэтому при ходьбе или беге «отдача», или встряска приходится на голень, тазобедренный сустав и позвоночник, что способствует развитию артроза (дистрофического поражения сустава вследствие разрушения внутрисуставного хряща).
Нередко появление сколиоза (искривления позвоночника) связано с асимметрией крестца, возникающей при данной патологии. Часто при плоскостопии отмечается врастание ногтей, искривление пальцев на ногах.
«Безобидное» плоскостопие может привести не только к деформации костей стопы, хромоте и косолапости ребенка, повышенной утомляемости при ходьбе, но и стать причиной возникновения позвоночной грыжи, упорного радикулита, артритов (воспаления суставов) и остеохондроза в будущем.
Активация биологически активных энергетических точек на подошве может стать причиной, по мнению некоторых специалистов, многих заболеваний различных органов.
Медлить с обращением к врачу и лечением нельзя, ибо проведенное своевременно лечение дает возможность предупредить дальнейшее прогрессирование болезни и развитие осложнений. Ведь само по себе плоскостопие не пройдет.
Назначенное ортопедом лечение способствует укреплению мышц стопы, улучшению ее кровоснабжения, мягкому воздействию на связки и суставы для коррекции имеющейся деформации стопы и голеностопного сустава.
Добиться успеха легче именно в детском возрасте, когда еще не наступило полное окостенение скелета. Лечение следует проводить даже при минимальной степени плоскостопия. Чем позже начинается лечение, тем труднее исправить имеющиеся нарушения.
Лечение плоскостопия у детей проводится разными методами:
Во время лечения ортопед определит частоту визитов к врачу для контроля лечения и его коррекции (при необходимости).
Профилактика плоскостопия
Диагностировать плоскостопие у ребенка можно не раньше 5-6 лет, а вот профилактикой его необходимо заниматься с самого рождения ребенка.
- Чтобы своевременно заметить проблемы со стопой, необходимо регулярно посещать врача-ортопеда. Его необходимо посетить в 1, 3, 6 и в 12 месяцев, чтобы не пропустить появление признаков рахита, способствующего развитию плоскостопия. После года показывать малыша ортопеду следует не реже 1 раза в год.
- С самого рождения младенцу необходимо ежедневно делать массаж стоп.
- Применять хождение ребенка по неровных поверхностях босиком (по траве, песку, гальке или специальному массажному коврику).
- Ежедневно делать специальный комплекс упражнений (см. ниже).
- Обеспечить ребенка правильно подобранной обувью (по размеру, из натурального материала, с жестким задником, гибкой подошвой и небольшим каблучком). Главным критерием выбора обуви должна стать не красота ее, а соответствие вышеперечисленным требованиям. Для ребенка обувь должна быть максимально комфортной и удобной: чтобы пальчики свободно располагались, а пятка была надежно зафиксированной.
- Не допускать ношения ребенком стоптанной, сильно разношенной обуви.
- С целью закаливания и улучшения кровообращения проводить обливание ног прохладной водой.
- Правильно дозировать физические упражнения, ходьбу, подвижные игры, ибо вред ребенку нанесут как недостаточные, так и чрезмерные нагрузки.
- в положении сидя на стульчике:
Комплекс специальной гимнастики для укрепления связок и мышц стопы и профилактики плоскостопия включает такие упражнения:
— разгибание и сгибание пальцев стопы;
— поочередное поднимание от пола носочков и пяточек;
— круговые движения каждой стопой;
— вытягивание носочков от себя и к себе;
— максимальное разведение в стороны пяток, не отрывая носочки от пола;
— подняться на носочках;
— постоять на ребрах наружной стороны стоп;
— приседания без отрыва пяток от пола;
— поочередное хождение на носочках, на пятках, на наружных ребрах стоп.
Все упражнения следует наглядно показывать ребенку, и повторять каждое из них малыш должен по нескольку раз. Выполнять упражнения следует ежедневно. Чем чаще ребенок будет ими заниматься, тем меньше будет риск развития плоскостопия.
myfamilydoctor.ru
